Cutis marmorata telangiectásico congénito. Comunicación de un caso
Cutis marmorata telangiectásico congénito. Comunicación de un caso
Clara I Alegría Medina,
Pedro Carballo Martín,
Hima S Murjani Bharwani,
Iris Sanz Espinosa,
Carmen L Marrero Pérez,
Víctor García Nieto,
osé Suárez Hernández1,
Antonio Perera Molinero2
Servicio de Pediatría. Hospital Universitario Nuestra Señora de Candelaria, Santa Cruz de Tenerife
1 Servicio de Dermatología. Hospital Universitario Nuestra Señora de Candelaria
2 Servicio de Anatomía Patológica. Hospital Universitario Nuestra Señora de Candelaria
Resumen
El cutis marmorata telangiectásico congénito (CMTC) es una malformación vascular cutánea poco frecuente caracterizada por áreas de piel con un patrón reticulado eritemato-violáceo que suele ser localizado y se presenta desde el nacimiento o poco tiempo después. El diagnóstico es clínico y el pronóstico es bueno en términos generales, aunque depende de las anomalías asociadas, tanto cutáneas como extracutáneas. Se presenta el caso de una recién nacida con lesiones lineales purpúricas deprimidas de aspecto marmóreo, localizadas en la zona posterior del hemicuerpo izquierdo que abarca desde tronco, glúteo, miembro inferior hasta el dorso del pie, que fue diagnosticado de CMTC localizado sin anomalías asociadas.
Palabras clave: Cutis marmorata telangiectásico congénito; malformación vascular congénita
Summary
Cutis marmorata telangiectatica congenita. A case report
Abstract
Cutis marmorata telangiectatica congenita (CMTC) is an uncommon cutaneous vascular malformation characterized by areas of skin with a reticulated erythematous-violaceous pattern that is usually localized. It appears at birth or shortly thereafter. The diagnosis is clinical and the prognosis is good in general terms. Still, it depends on the associated anomalies, both cutaneous and extracutaneous. We present the case of a newborn female, with linear purpuric depressed skin lesions of marble appearance. The lesions involve the posterior area of the body’s left side, from the trunk, gluteus, lower limb to the dorsum of the foot, which was diagnosed with localized CMTC without associated anomalies.
Key words: Cutis marmorata telangiectatica congénita; congenital vascular malformation
Introducción
El cutis marmorata telangiectásica congénita (CMTC) consiste en una malformación vascular cutánea de baja prevalencia caracterizada por un patrón vascular reticulado que suele ser localizado y asimétrico o, de forma excepcional, de distribución generalizada1-3. Fue descrito en 1922 por la Dra. Van Lohuizen4, razón por la que también recibe el nombre de Síndrome de Van Lohuizen.
Se trata de un trastorno esporádico que se presenta al nacimiento o en los primeros días de vida3,5,6. La etiología es desconocida, aunque se postula un mosaicismo en un gen letal2,7,8. Presenta un leve predominio del sexo femenino3,5,6,9. Un alto porcentaje de casos (20-80%) se asocian a otras anomalías congénitas, que son las que indicarán el pronóstico de estos pacientes2,3,10.
Caso clínico
Aportamos el caso de una recién nacida a término de cinco horas de vida, remitida desde otro centro por presentar lesiones cutáneas al nacimiento. Hija de una madre con sospecha de síndrome antifosfolípido (descartado tras ampliar el estudio). Gestación fisiológica y controlada sin incidencias. Parto eutócico. A la exploración destacan unas lesiones lineales irregulares de coloración purpúrica, con depresión central y halo eritematoso que desaparece a la digito presión, que recorren el hemicuerpo posterior izquierdo desde la región dorsal del tronco, glúteo y miembro inferior izquierdo hasta el dorso del pie (figuras 1 y 2). Presenta atrofia cutánea con depresión de dicha zona, sin ulceración.

Figura 1. Lesiones lineales irregulares de coloración purpúrica, con depresión central y halo eritematoso que desaparece a la digitopresión, que recorren el miembro inferior izquierdo hasta el dorso del pie.

Figura 2. Lesiones lineales irregulares de coloración purpúrica, con depresión central y halo eritematoso que desaparece a la digitopresión, que recorren el hemicuerpo posterior izquierdo abarcando región dorsal del tronco, glúteo y miembro inferior.
Ante el diagnóstico clínico de cutis marmorata telangiectásico congénito se intentó descartar la presencia de otras malformaciones asociadas. La ecocardiografía y la ecografía transfontanelar no mostraron hallazgos de interés. En el examen de fondo de ojo no se observaron alteraciones del segmento anterior ni lesiones malformativas en la retina. Todas las pruebas complementarias (incluyendo valoración hematológica, radiológica y por parte de rehabilitación) fueron informadas como normales.
Se realizó biopsia cutánea de una lesión macular de miembro inferior izquierdo. Fue procesada de manera rutinaria y teñida con hematoxilina-eosina donde muestra un aumento del número y tamaño de capilares y vénulas en dermis e hipodermis (Figuras 3 y 4), hallazgo compatible con CMTC.
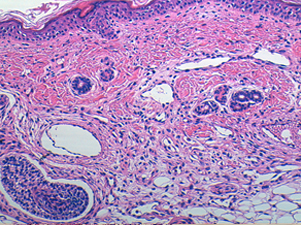
Figura 3. Tinción de la muestra con hematoxilina-eosina donde se observa un aumento del número y tamaño de capilares y vénulas en dermis e hipodermis.
Se realizó una nueva valoración al mes de vida, objetivándose una evidente mejoría de las lesiones cutáneas con aclaramiento de las mismas (Figuras 5 y 6) tal y como menciona la literatura, aunque persistía el componente atrófico. No presenta lesiones asociadas en el seguimiento.

Figura 5. Se aprecia mejoría de las lesiones cutáneas al mes de evolución con aclaramiento de las mismas, persistiendo el componente atrófico.

Figura 6. Se aprecia mejoría de las lesiones cutáneas al mes de evolución con aclaramiento de las mismas, persistiendo el componente atrófico.
Discusión
El CMTC es una anomalía vascular congénita poco frecuente, de etiología desconocida, que ocurre espontáneamente como en el caso que presentamos.
Su diagnóstico es eminentemente clínico, observándose áreas de piel con eritema reticulado plano o deprimido de aspecto marmóreo de rojo pálido a violeta intenso1,11. Las lesiones se aclaran a la vitropresión, se acentúan con el frío pero no desaparecen con el calor12, lo que nos permite diferenciar esta entidad del cutis marmorata fisiológico.
La localización más frecuente son las extremidades inferiores, seguida del tronco y de la cara2,3,5,6,10,13,14. Las lesiones suelen distribuirse de forma localizada y asimétrica10.
Los hallazgos histopatológicos son inespecíficos y poco útiles en el diagnóstico diferencial. Las características más comúnmente objetivadas son la dilatación de capilares y vénulas en la dermis3,4,13,15,16 lo que la hace indistinguible de otras malformaciones vasculares.
Su importancia radica en su frecuente asociación con otras anomalías, tanto cutáneas como extracutáneas6,10. En orden de frecuencia, aparecen alteraciones músculo-esqueléticas (hipertrofia o atrofia de extremidades), seguidas de otras anomalías vasculares (nevus flammeus), anomalías oculares (glaucoma) y neurológicas, como alteraciones del desarrollo psicomotor3,12. El pronóstico de la enfermedad está determinado por las anomalías asociadas y no por la patología cutánea en sí misma11. La mayoría de éstas son leves, por lo que el pronóstico suele ser bueno en términos generales2,3,10.
En los pacientes con CMTC es necesario un examen físico exhaustivo para descartar otras anomalías congénitas, siendo las pruebas complementarias indicadas en ciertos casos, por lo que debemos individualizar. En caso de afectación de las extremidades debe procederse a su medición y si se objetivase dismetría es necesario un seguimiento por si fuera necesario recurrir a alternativas ortopédicas. En caso de afectación facial, es necesaria la realización sistemática de un examen oftalmológico (para descartar glaucoma) y neurológico (este último también en caso de que se asocie a sindactilia o a macrocefalia). El estudio cardiológico sólo está indicado en caso de presentar anomalías en la exploración, como aplasia cutánea o defectos esqueléticos de las extremidades1.
En cuanto al diagnóstico diferencial, se debe plantear con otras entidades que presentan lesiones cutáneas con aspecto reticulado como el cutis marmorata fisiológico17, nevus flammeus10, flebectasia difusa de Bockenheimer11,17 y lupus eritematoso neonatal17-20. Se recomienda realizar cribado de lupus neonatal en los pacientes con lesiones compatibles con CMTC, especialmente en los hijos de madre con conectivopatía y/o anticuerpos (anti-Ro, anti-La, U1RNP) positivos19.
La evolución de las lesiones suele ser favorable, con tendencia a la mejoría de forma lenta y progresiva especialmente durante el primer año de vida, incluso a la desaparición2,3,5,6,8,10,21.
No existe un tratamiento específico, sino que será sintomático mediante curas locales en caso de ulceración. Se ha planteado el uso de láser colorante pulsado ante lesiones persistentes, aunque a día de hoy existen escasos estudios que apoyen este tratamiento22,23.
Bibliografía
1. Del Boz González J, Serrano Martín MM, Vera Casaño A. Cutis marmorata telangiectatica congenita. Review of 33 cases. An Esp Pediatr 2008; 69:557-564
2. Devillers ACA, De Waard-van der Spek FB, Orange AP. Cutis marmorata telangiectatica congenital-clinical features in 35 cases. Arch Dermatol 1999; 135:34-38
3. David D, Picascia MD. Cutis marmorata telangiectatica congenita: Report of 22 cases. J Am Acad Dermatol 1989; 20:1098-1104
4. Van Lohuizen CHJ. Über eine seltene angeborene Hautanomalie (cutis marmorata telangiectatica congenita). Acta Derm Venereol 1922; 3:201-211
5. Kennedy C, Oranje AP, Keizer K, Van der Heuvel MM, Catsman Berrevoets CE. Cutis marmorata telangiectatica congenita. Int J Dermatol 1992; 31:249-252
6. South DA, Jacobs AH. Cutis marmorata telangiectatica congénita (congenital generalizad phlebectasia). Eur J Pediatr 1978; 93:944-949
7. Happel R. Lethal genes surviving by mosaicism: a possible explanation for sporadic birth defects involving the skin. J Am Acad Dermatol 1987; 16:899-906
8. Garzón, M.C.; Schweiger, E. Cutis Marmorata telangiectatica congenita. Semin Cutan Med Surg 2004; 23:99-106
9. Cohen PR, Zalar GL. Cutis marmorata telangiectatica congenita: Clinicopathologic characteristics and differential diagnosis. Cutis 1988; 42:518-522
10. Amitai DB, Fichman S, Merlob P, Morad Y, Lapidoth M, Metzker A. Cutis marmorata telangiectatica congenita: Clinical findings in 85 patients. Pediatr Dermatol 2000; 17:100-104
11. Lawrence A. Schachner, Ronald C. Hansen. Pediatric Dermatology. Churchill Livingstone Inc. 1988 p. 1037
12. Pehr K, Moroz B. Cutis marmorata telangiectatica congenita: long-term follow-up, review of the literature and report of a case in conjunction with congenital hypothyroidism. Pediatr Dermatol 1993; 10:6-11
13. Way BH, Herrmann J, Gilbert EF, Johnson SA, Opitz JM. Cutis marmorata telangiectatica congenita. J Cutan Pathol 1974; 1:10-25
14. Mazereeuw-Hautier J, Carel-Caneppele S, Bonafé JL. Cutis marmorata telangiectatica congenita: report of two persistent cases. Pediatr Dermatol 2002; 19:506-509
15. Fujita M, Darmstadt GL, Dinulos JG. Cutis marmorata telangiectatica congenita with hemangiomatous histopathologic features. J Am Acad Dermatol 2003; 48:950-954
16. Hondee G, Beylot C. Cutis marmorata telangiectatica congenita. A propos of a case with hemicorporeal topography ultrastructural study. Ann Dermatol Venereol 1984; 111:359-368
17. Heughan CE, Kanigsberg N. Cutis marmorata telangiectatica congenita and neonatal lupus. Pediatr Dermatol 2007;24:320-321
18. Greist MC, Probst E. Cutis marmorata telangiectatica congenita or neonatal lupus. Arch Dermatol 1980; 116:1102-1103
19. Carrascosa JM, Ribera M, Bielsa I, Coroleu W, Ferrándiz C. Cutis marmorata telangiectatica congenita or neonatal lupus? Pediatr Dermatol 1996; 13:230-232
20. Weston WL, Morelli JG, Lee LA. The clinical spectrum of anti-Ro-positive cutaneous neonatal lupus erythematosus. J Am Acad Dermatol 1999;40:675-681
21. Ruggero Caputo, Bernard Ackerman A, Evita Q. Pediatric Dermatology and Dermatopathology. Lea Febiger. Philadelphia, Pensylvania, USA; 403
22. Bormann G, Wohlrab J, Fischer M, Marsch, WC. Cutis marmorata telangiectatica congenita: laser doppler fluxmetry evidence for a functional nervous defect. Pediatr Dermatol 2001; 18:110-113
23. Deshpande AJ. Cutis marmorata telangiectatica congenita successfully treated with intense pulsed light therapy: A case report. J Cosmet Laser Ther 2017, 13:1-3

